Девять лет назад эпидемиолог Фелис Джака обнаружила, что женщины, потребляющие много сладкого, рафинированных углеводов и фастфуда, чаще страдают депрессией. После серии рандомизированных тестов стало ясно, что пища, которую мы регулярно едим, влияет на мозг и психику гораздо больше, чем считалось прежде, — причем вне зависимости от пола, возраста и страны проживания. Теперь Джака — президент Международного общества исследований в области пищевой психиатрии. Эта дисциплина — один из главных трендов в лечении психических расстройств. О ней много пишут, ее активно изучают, широко практикуют и даже преподают на психиатрическом отделении Колумбийского университета. О практическом применении пищевой психиатрии рассказывают наши друзья из Reminder, нового медиа о здоровье и саморазвитии.

Что конкретно представляет собой эта диета для мозга «на стероидах»?
Это хорошо видно по списку «пищевых антидепрессантов», рекомендованному еще одним ведущим экспертом, создателем клиники здорового питания для мозга и экофермером Дрю Рамси.

- Пищевые антидепрессанты. Растительные продукты: зелень одуванчика, шпинат, капуста, кинза, горчица, базилик, краснокочанная капуста, грейпфрут, свекольная ботва, латук, свекла, барбадосская вишня, репа, брюссельская капуста, тыква, папайя, болгарский перец, петрушка, брокколи, водяной кресс, кольраби, цветная капуста, мускатная тыква, салатный цикорий. Продукты животного происхождения: сайда, лосось, зубатка, омары, семга, субпродукты, краб, золотистый окунь, устрицы, моллюски, улитки, тунец, макрель, сельдь, радужная форель, осьминог, козлятина, печень, птичьи потроха, рыбная икра, мидии, эму. (Источник)
В топ пищевых антидепрессантов Дрю Рамси входит все то, что обычно называют «средиземноморской диетой». Вопрос, почему свекольная ботва или устрицы могут на 33% снизить риск депрессии? Потому что их любят «хорошие» бактерии кишечника.
При чем тут кишечник?
Может, кишечник — это и не «второй мозг», как его иногда называют. Но живущие в нем бактерии точно могут претендовать на звание отдельного органа. Их 50 триллионов, примерно в 1,3 раза больше, чем всех клеток в организме. 360 микробных генов на каждый наш. Три килограмма живого веса. Около 500 видов, объединенных в сложную экосистему — микробиом. И как бывает с любой природной экосистемой, ее нарушение влияет на состояние других систем, с которыми она связана. С чем связан кишечник?
Мы знаем, что 100 миллионов нейронов кишечника имеют прямую сверхскоростную связь с мозгом. Что кишечная микробиота регулирует иммунитет и обменные процессы. Что она участвует в производстве витаминов, гормонов, ферментов и нейромедиаторов. И что все это действует на мозг. Микробиом кишечника — такая большая тема, что об этом стоит писать и читать книги. Например, эту или эту. А пока вырвем из контекста три факта, которые важны для пищевой психиатрии.
1. Микробиота кишечника состоит из нескольких больших групп бактерий. Каждая группа выполняет свои функции и отвечает за производство особых ферментов.
2. Еда, которую мы потребляем, питает не только нас, но и бактерии в кишечнике. Каждая группа бактерий имеет свои «пищевые предпочтения». Перекосы в питании меняют их соотношение, оставляя без еды одни бактерии и перекармливая другие, что вызывает их бурный рост.
3. У страдающих депрессией обнаружены серьезные изменения в микробиоме кишечника: рост «воспалительной» микробиоты и сокращение количества бактерий, связанных с производством «гормона счастья» — серотонина.

Кто виноват?
Обвиняемый — сахар. Пострадавший — серотонин. Этот нейромедиатор — главный трагический герой моноаминовой теории. Она объясняет депрессивные и некоторые другие расстройства нарушением химического баланса мозга, которое приводит к серотониновому голоду.
Чем его утолить? Сладким, скажет вам любой. Приход от куска торта наступает минут через двадцать. Глюкоза через ряд посредников стимулирует выработку серотонина. Серотонин подавляет центры отрицательных эмоций в заднем гипоталамусе. И жизнь опять в розовом цвете. Почему же сладкое и жирное, которым любят заедать стресс, становится депрессантом?
Проблема в триптофане, из которого синтезируется серотонин. Эта аминокислота не вырабатывается организмом. Получить триптофан можно только с пищей. В основном белковой — растительной или животной. По идее глюкоза в сладостях вызывает рост уровня инсулина, который помогает триптофану добраться до мозга. Но переработанная сладкая и жирная пища слишком бедна ферментами, необходимыми для усвоения триптофана. Она подавляет бифидобактерии, которые участвуют в его превращении в серотонин. И одновременно вызывает рост другой микробиоты, которая разлагает даже тот минимум триптофана, который мог бы стать серотонином.
Но это не все. Кроме глюкозы, сахар расщепляется на фруктозу. А это любимая пища патогенных бактерий, в состав которых входят липосахариды. Эти воспалительные молекулы могут повышать проницаемость стенок кишечника. В результате в кровоток попадают бактерии и эндотоксины. В ответ иммунная система выделяет противовоспалительные белки цитокины. Они могут проникнуть в мозг и стимулировать уже там выработку воспалительных молекул, атакующих его нейроны. Ученые все больше убеждаются, что воспаление — один из ключевых факторов таких дегенеративных заболеваний мозга, как болезнь Альцгеймера. Научно подтверждено: депрессия тоже развивается на фоне воспалительных процессов и может быть реакцией мозга на цитокины. Есть даже предположения, что особо прожорливые бактерии кишечника могут хакнуть мозг и не хуже некоторых паразитов манипулировать нашим пищевым поведением в своих интересах. Звучит, как сценарий приквела «Нечто». Но опыты на мышах показывают, что жирная и сладкая пища вызывает изменения в митохондриях клеток гипоталамуса, настраивая мозг на усиленное потребление еды такого типа. Есть и еще одна категория веществ, которые меняют микробиоту, чтобы воздействовать на мозг. Это антидепрессанты.
При чем тут антидепрессанты?
Как показывают недавние исследования, психоактивные препараты, которые назначают для лечения депрессии и тревожных расстройств, подавляют отдельные бактерии, участвующие в выработке серотонина. И что совсем неожиданно, для них это не побочный эффект, а условие эффективности.
Конечно, современные антидепрессанты не обязаны стимулировать выработку серотонина. Их задача в том, чтобы не дать нейронам, выделяющим серотонин, поглотить его обратно. Благодаря этому количество молекул серотонина между нервными клетками растет. И нормальный обмен сигналами в системах мозга, отвечающих за настроение, восстанавливается.
Так все выглядит в теории. Но насколько они эффективны на практике? Оценки варьируются от «вполне» или «частично» до «чуть более» или «чуть менее», чем плацебо. Почему такой разброс? Если бы они не действовали вообще, это означало бы одно из двух: либо депрессия не связана с дисбалансом серотонина (так и считают некоторые специалисты), либо они не работают. Но они действуют. Просто не всегда, не на всех и не одинаково. Могут внезапно перестать. Почти гарантированно перестают через какое-то время. И рано или поздно нуждаются в замене или комбинации с другими препаратами.
Возможно, вызванные антидепрессантами изменения микробиоты кишечника и есть разгадка их пресловутой «капризности». А заодно ответ на вопрос, почему, несмотря на рост их потребления, уровень заболеваемости депрессией и другими психическими расстройствами и не думает снижаться.
Что делать?
Вредные и полезные микробы одинаково зависят от того, что мы едим. Поэтому мы можем сделать так, чтобы они перестали паразитировать на наших слабостях и превратились в инструмент самоконтроля. Благодаря исследованиям состава микробиоты, мы знаем, как меняется соотношение бактерий при самых распространенных психических расстройствах. Пищевая психиатрия предлагает три стратегии с использованием так называемых психобиотиков — биологических психомодуляторов.
1. Урезать рацион потенциально вредных микробов и накормить потенциально полезных той едой, которую они сами выбрали для себя в ходе эволюции.
2. Попытаться добавить в кишечник потенциально полезные бактерии.
3. Сделать и то и другое. Потому что всегда лучше подстраховаться.
Начнем со второго пункта. Он интереснее.
Один тип психобиотиков – это потенциально полезные бактерии или пробиотики. По идее эти живые микроорганизмы должны восстановить правильный баланс микробиоты, пополнив ряды «хороших» бактерий в кишечнике и вытеснив из него «плохие». Исследования с использованием пробиотиков (конкретнее Lactobacillus helveticus R0052 и Bifidobacterium longum R0175) показали, что пробиотики действительно могут улучшать психологическое состояние. Но для этого им нужно сначала добраться до кишечника. Считается, что пробиотические продукты типа йогурта, кефира, мягкого сыра, мисо или квашеной капусты — хоть и медленный, но более надежный (и точно более аппетитный) способ их доставки, чем пищевые добавки. 5 миллиардов пробиотических культур и 15 штаммов полезных бактерий в одной капсуле смотрятся эффектно на этикетке. Но после попадания в кислую среду желудка могут сократиться до единичных клеток. По крайней мере в случае бифидобактерий. Производители, конечно, прилагают все усилия для решения этой проблемы. Особенно в рекламе.
Второй тип психобиотиков – это пребиотики. Сложные углеводы или просто пищевые волокна, которые содержатся в растительных продуктах типа спаржи, отрубей или цикория. И выпускаются в форме добавок. Это пища для пробиотиков и «хороших» бактерий. По оценке ведущего Human Food Project Джеффа Лича, доза для достижения бифидогенного эффекта: 4–8 г в день. Пребиотики — крепкий орешек. Они не перевариваются в желудке, а доходят до толстого кишечника, где на них накидываются изголодавшиеся бактерии. Вообще хороший пребиотик действует избирательно, но с далекоидущими последствиями. Он не станет стимулировать рост каких-нибудь бесполезных клостридий. Например, инулин (в корне цикория или порошке) питает молочнокислые бактерии, которые подавляют активность патогенных микробов и снижают проницаемость кишечника. И судя по тестам, контролирует гормоны стресса и облегчает психологическую переработку эмоций. А еще помогает усваивать микроэлементы. Кстати, что насчет них? Это отдельная тема.
Помогают ли нутрицевтики?
БАДы или нутрицевтики — это целое направление в пищевой психиатрии. При психическом расстройствах организм недополучает питательные вещества и витамины. Возьмем к примеру гамма-аминомасляную кислоту (ГАМК). Это важный тормозящий нейротрансмиттер, который помогает справляться со стрессом и регулировать страх и тревогу. С помощью магнитно-резонансной спектроскопии, которая позволяет исследовать мозг на содержание химических элементов в режиме реального времени, установлено: у детей с СДВГ ее уровень сильно снижен. ГАМК производится особыми кишечными бактериями с использованием цинка и витамина B6. И то и другое поступает в организм с пищей. БАДы могут компенсировать их недостаток.
Какие пищевые добавки помогают при депрессии? Вот список самых эффективных по данным метаанализа клинических испытаний:
- S-аденозилметионин;
- левомефолиевая кислота;
- витамин D;
- креатин;
- фолиновая кислота;
- комбинации аминокислот.
- Лучше всего зарекомендовали себя полиненасыщенные жирные кислоты омега-3. Они не только улучшают эмоциональное состояние, но и эффективны в лечении монополярной депрессии и биполярного расстройства. Причем эйкозапентаеновая кислота (ЭПК) проявляет себя лучше докозагексаеновой (ДГК).
Есть и курьезные примеры. Например, ацетилцистеин, из которого делают АЦЦ, умеет смягчать симптомы шифозрении. Но в целом результаты пока нестабильны. Высокие показатели эффективности омеги-3 — скорее исключение. А исключения только подтверждают… Ну, вы поняли.
В чем причина? Возможно, в количестве и дозировке.
Микроэлементы в макродозах
По 12 пилюль три раза в день. 13 витаминов, 17 минералов и четыре аминокислоты. Точный состав смотрите на этикетке.
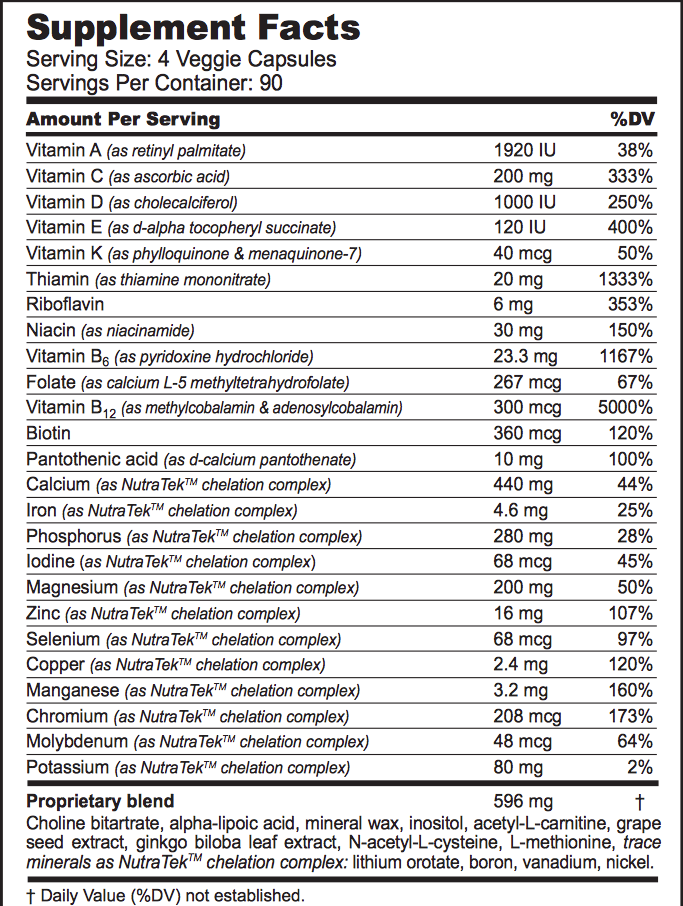
Специалистка по клинической психологии, профессор Джулия Раклидж из Новой Зеландии сравнивает свой подход к пищевой психиатрии с выстрелом из дробовика. Хороший способ попасть, когда точно не знаешь во что. Нет смысла исправлять «один крошечный сбой в биохимии», говорит она. Тем более мы пока не можем его определить. Но мы знаем, какие биохимические процессы задействованы в производстве серотонина и какие вещества нужны для этих процессов. «Вместо того чтобы делать ставку на одно из таких веществ, логичнее обеспечить ими в комплексе, чтобы создать синергический эффект». Для контроля за усвоением нутриентов она использует такие маркеры, как уровень витамина B12 в крови.
На самом деле Раклидж не просто палит из пушки по воробьям. Она рассчитывает на то, что «нутриенты действуют на разных уровнях».
- «Микроэлементы могут повысить эффективность работы митохондрий — энергетических станций наших клеток».
- «А еще могут снизить уровень воспаления и оксидативного стресса, при котором опасные молекулы повреждают клетки».
- «Или просто обеспечить организм всем необходимым для нормальной жизнедеятельности».
Ее подход метит сразу в несколько целей. И судя по результатам, попадает как минимум в некоторые. Эффективность терапии макродозами БАДов — 64% при СДВГ, до 53% при симптомах депрессии, до 70% при тревожности и до 59% снижения уровня стресса при ПТСР. Неплохой результат. Лучше, чем у антидепрессантов, которые, по некоторым данным, могут даже повышать риск суицида. Хотя это пока бета-версия, в отличие от какого-нибудь флуоксетина, который выписывали миллионами еще в те времена, когда синонимом мобильного телефона была «моторола».
Правда, и к методу Раклидж есть вопросы. Больше всего сомнений вызывают ее слова о полном отсутствии побочных эффектов, что вряд ли возможно при таком массированном приеме витаминов. К тому же правильно подобранная «живая» пища, как показывают исследования, эффективнее пищевых добавок. Не зря и сама Раклидж в лекции на TED, набравшей больше миллиона просмотров, напоминает про историю с цингой: когда-то она считалась неизлечимым инфекционным заболеванием, пока одному врачу не пришло в голову лечить от нее лимоном.
Понравился материал? Подпишитесь на еженедельную email-рассылку Reminder!